医療に関わる負担を軽減する方法
当然のことですが、病気をかかえていると、どうしても医療費がかさみます。
診察、検査、処置、処方薬、紹介状、診断書などなど、ひとつひとつは少額でも、塵も積もれば山となります。
1年間で全て合計してみるとものすごい額になっていることがあります。
漢方薬、針やお灸、マッサージやカイロプラテックなどの代替療法は、保険の効かない場合もあります。
また、栄養バランスの取れた安全な食事に気を遣うためにも、医療費は極力抑えたいところです。
今回は医療に関わる負担を軽減する方法をまとめてみました。
医療費控除とは?
医療費控除とは、1年間のあいだに支払った医療費を所得税から差し引くことのできる制度です。
200万円までという上限はありますが、支払う税金が安くなります。
医療費控除の金額は、次の式で計算した金額(最高で200万円)です。
(実際に支払った医療費の合計額-(1)の金額)-(2)の金額
(1) 保険金などで補填される金額
(例) 生命保険契約などで支給される入院費給付金や健康保険などで支給される高額療養費・家族療養費・出産育児一時金など
(注) 保険金などで補填される金額は、その給付の目的となった医療費の金額を限度として差し引きますので、引ききれない金額が生じた場合であっても他の医療費からは差し引きません。
(2) 10万円
1年間(1/1~12/31)に支払った医療費の合計額が、
①10万円を超える場合、または
②総所得金額(200万円未満の場合)の5%の金額を超える場合には、
医療費控除を受けるとよいでしょう。
医療費控除を受けるには、所轄税務署またはe-TAXで「確定申告」を行ってください。
給与所得のある方は、「給与所得の源泉徴収票(原本)」の準備が必要です。
また「医療費控除の明細書」を記載してください。
→「医療費控除の明細書」の様式はこちら(PDF/206KB)
※医療保険者から医療費通知を交付された場合は、医療費控除の明細書は省略することが出来ます。
確定申告期限の翌日から起算して5年を経過する日までの間は、医療費の領収書の提示を求める場合があります。
病院や薬局で貰った領収書は、必ず保管しておきましょう。
準備するものは「ノート」と「のり」だけです。
帰ったらすぐに、もらった領収書にのりを付けて、なんでも構いませんのでノートに貼ってしまいましょう。
後でまとめてやろうとすると、バラバラになってしまいますし、日付順にするのも面倒です。
手続きに関する詳細は、最寄りの税務署等に問い合わせて下さい。
セルフメディケーションとは?
日本は高齢化と共に、国全体の医療費が高騰し続けています。
医療に関わる財源や医療機関の負担も計り知れません。
「国家に頼ることなく自分で健康管理をした人の税金は安くします」という制度が平成29年にスタートしました。
セルフメディケーションとは、健康の保持増進及び疾病の予防に関する一定の取組を行った方が、12,000円以上の対象医薬品を購入した場合に、制度です。
一定の取組みとは、次の取組をいいます。 ① 保険者(健康保険組合等)が実施する健康診査【人間ドック、各種健(検)診等】 ② 市町村が健康増進事業として行う健康診査 ③ 予防接種【定期接種、インフルエンザワクチンの予防接種】 ④ 勤務先で実施する定期健康診断【事業主検診】 ⑤ 特定健康診査(いわゆるメタボ検診)、特定保健指導 ⑥ 市町村が健康増進事業として実施するがん検診
※1 申告される方が一定の取組を行っている必要があります(申告される方と生計を一にする配偶者その他の親族の方が「一定の取組」を行っている必要はありません。)。 ※2 「一定の取組」に要した費用(例えば、人間ドックの受診費用など)は控除の対象となりません。
セルフメディケーション税制の適用を受けるためには、次の書類の提出が必要です。 ① セルフメディケーション税制を適用し計算した確定申告書 ② セルフメディケーション税制の明細書 ③ 一定の取組を行ったことを明らかにする書類(提示によることもできます。)
<一定の取組を行ったことを明らかにする書類> ・ インフルエンザの予防接種又は定期予防接種(高齢者の肺炎球菌感染症等)の領収書又は予防接種済証 ・ 市区町村のがん検診の領収書又は結果通知表 ・ 職場で受けた定期健康診断の結果通知表
「定期健康診断」という名称又は「勤務先(会社等)名称」が記載されている必要があります。・ 特定健康診査の領収書又は結果通知表
「特定健康診査」という名称又は「保険者名(ご加入の健保組合等の名称)」が記載されている必要があります。・ 人間ドックやがん検診をはじめとする各種健診(検診)の領収書又は結果通知表
「勤務先(会社等)名称」「保険者名(ご加入の健保組合等の名称)」が記載されている必要があります。
※ 取組を行ったことを明らかにする書類のうち、結果通知表は健診結果部分を黒塗り又は切取りなどをした写しで差し支えありません。 ※ 経過措置として、平成31年分の確定申告までは、明細書ではなく領収書の添付又は提示によることもできます。
「セルフメディケーション税制の明細書」の様式と記載例【PDF/198KB】はこちら
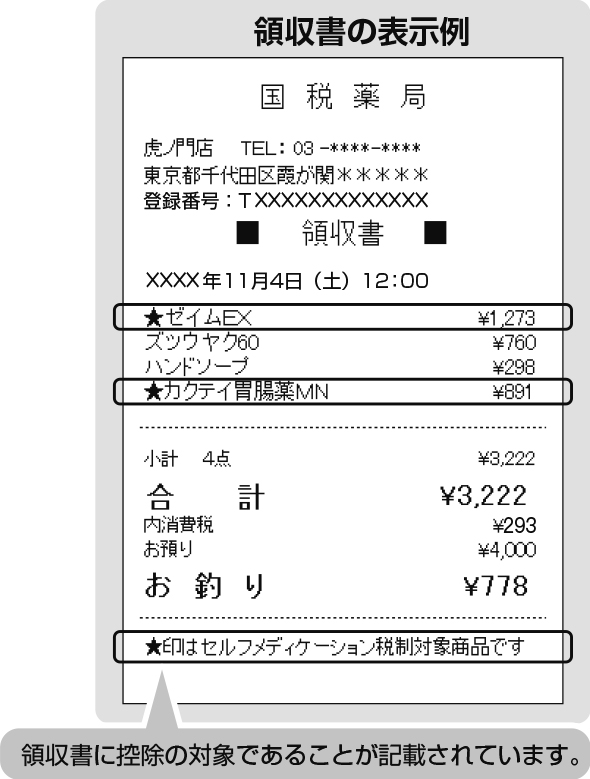
控除の対象となる医薬品は、医師によって処方される医薬品(医療用医薬品)から、薬局やドラッグストア等で購入できる医薬品に転用された医薬品(スイッチOTC医薬品)とされています。
対象医薬品のパッケージには、このような識別マークが掲載されています。

購入した際の領収書(レシート)にも控除対象であることが記載されています。
具体的な対象医薬費品の一覧はこちら(厚生労働省ホームページへ)
「通常の医療費控除」と「セルフメディケーション税制」は選択適用のため、重複して適用することはできません。
どちらがお得になるか計算して申請するとよいのではないでしょうか。
医療費控除とセルフメディケーション税制の減税額等を試算できます
高額療養費制度とは?
高額療養費制度とは、ひと月のあいだの医療費が「上限額」を超えたとき、その超えた額を支給されるという制度です。
さきほど説明した医療費控除やセルフメディケーションは、税金が安くなるというシステムでした。
それに対して高額療養費制度とは、いったん支払った医療費が「上限額」を超えていた場合、その分を後から請求できるという仕組みです。
また、ややこしい名前ですが、高額医療・高額介護合算療養費制度(以下「合算療養費制度」といいます。)という制度もありますが、これとも別のもののようです。
合算療養費制度とは、世帯内の同一の医療保険の加入者の方について、毎年8月から1年間にかかった医療保険と介護保険の自己負担を合計し、基準額を超えた場合に、その超えた金額を支給する制度です。
高額療養費制度が「月」単位で負担を軽減するのに対し、合算療養費制度は、こうした「月」単位での負担軽減があっても、なお重い負担が残る場合に「年」単位でそれらの負担をさらに軽減するという制度のようです。
では、「高額療養費制度」について説明していきますね。
以下は厚労省のホームページからの引用です。
医療費の家計負担が重くならないよう、医療機関や薬局の窓口で支払う医療費が1か月(歴月:1日から末日まで)で上限額を超えた場合、その超えた額を支給する「高額療養費制度」(こうがくりょうようひせいど)があります。
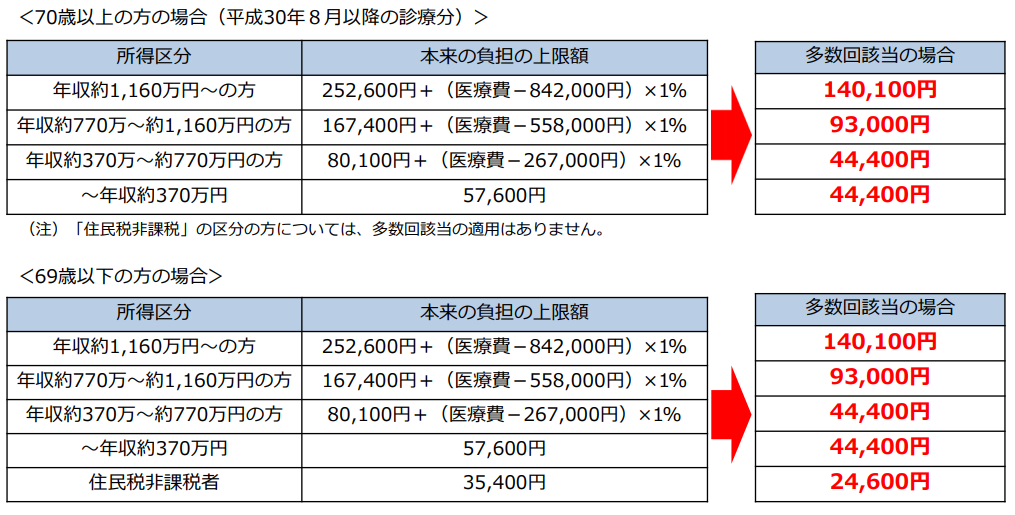
上限額は、年齢や所得に応じて定められており、
いくつかの条件を満たすことにより、負担を更に軽減するしくみも設けられています。全ての方が安心して医療を受けられる社会を維持するために、高齢者と若者の間での世代間公平が図られるよう、負担能力に応じたご負担をいただく必要があります。
そのため、平成29年8月から、70歳以上の皆さまの高額療養費の上限額について、段階的に見直しを行っています。
※ 69歳以下の方の上限額は変わりません。

これはあくまで例ですが、医療費を30万円支払ったものが、なんと8万7000円になります。この制度を知っておかなければ、21万円の損とも言えます。
入院した時などに病院から案内される場合もあるとは思いますが、ご自分でもしっかりと学んでおきましょう。
例えばですが、70歳以上の方の上限額は、以下のように定められています。

年収が少ない方ほど負担が少なるように定められているようですね。
この上限額については定期的に見直しが行われるようなので注意しましょう。
この制度のポイントは、「上限額を超えた分」を後から支給してもらえるという点です。
よって、支払った医療費がどれくらいか?を計算をする必要があります。
複数の医療機関を受診した場合、1ヶ月の間にかかった医療費がどれくらいなのか、足し算しましょう。
医療費控除でも同じですが、もらった領収書はノートに貼って保管しておくとよいでしょう。
「1ヶ月分」がわかりやすいように日付順で並べておくと便利かもしれません。
ただし、69歳以下の方は2,1000円未満のものについては対象外となるようなので、注意しなければなりません。
①69歳以下の方は2万1千円以上のものについて、②70歳以上の方は窓口負担の額にかかわらず、それらを合算して高額療養費を請求することができるということです。
また、疾患によっては特例も設けられているようです。
血友病、人工透析及びHIVといった非常に高額な治療を長期間にわたって継続しなければならない方については、高額療養費の支給の特例が設けられています。この特例措置が適用されると、原則として負担の上限額は月額1万円となります。
この高額療養費制度ですが、さらに負担を軽減できるケースが2つあります。
それが、①世帯合算と②多数回該当です。
①世帯内での合算
まず「世帯合算」ですが、同じ世帯に住んでいる家族の医療費を、1ヶ月単位で合算することが出来ます。
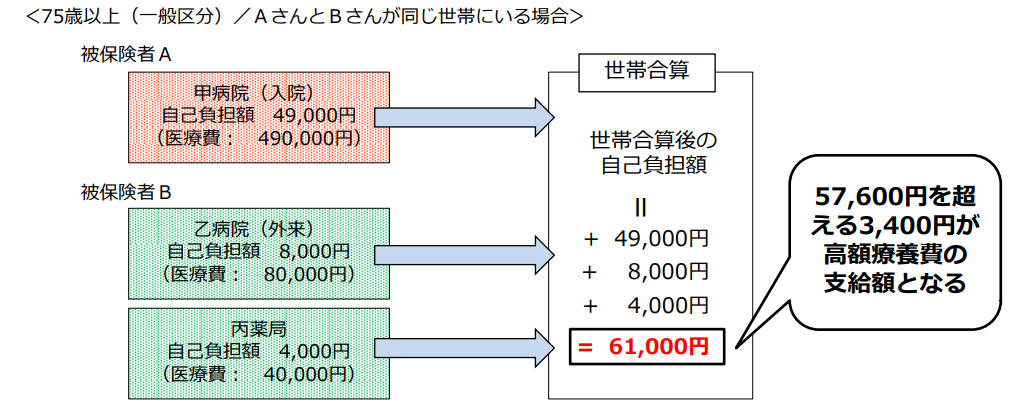
一人では上限額を超えない場合でも、家族にかかった医療費を合わせることで上限額を超える場合、その超えた分を支給してもらうことができます。
ただし、別々の健康保険に加入している場合、一緒に住んでいても合算することは出来ませんので注意しましょう。
また不思議ですが、住所が違っていたとしても、ひとつの健康保険に加入している被保険者とその被扶養者の自己負担額は合算することができるようです。
②多数回該当
つぎに「多数回該当」ですが、過去12か月以内に3回以上、上限額に達した場合は、4回目から「多数回」該当となり、上限額が下がります。
入院が頻繁であったり、高額な医薬品を継続したりしている場合など、上限額を超える月が3回以上になると、4回目からは上限額が下がります。
つまり後から貰える額は大きくなります。
ちょっと表の数字がチラついてしまいますが、あまり難しく考えなくても大丈夫です。
自分でやることは、医療機関や薬局でもらった領収書をノートにまとめておくことと、1月毎の医療費を足し算しておくことだけです。
ご自身が加入している公的医療保険(健康保険組合・協会けんぽの都道府県支
部・市町村国保・後期高齢者医療制度・共済組合など。以下単に「医療保険」と
いいます。)に、高額療養費の支給申請書を提出または郵送することで支給が受
けられます。病院などの領収書の添付を求められる場合もあります。
ご加入の医療保険によっては、「支給対象となります」と支給申請を勧めたり、
さらには自動的に高額療養費を口座に振り込んでくれたりするところもあります。
なお、どの医療保険に加入しているかは、保険証(正式には被保険者証)の表
面にてご確認ください。
高額療養費の支給を受ける権利の消滅時効は、診療を受けた月の翌月の初日か
ら2年です。
したがって、この2年間の消滅時効にかかっていない高額療養費であれば、過
去にさかのぼって支給申請することができます。
2年前に入院した時の領収書さえ残っていれば、今からでも間に合うかもしれません。ご相談は各種行政機関へどうぞ。
なお、厚生労働省のホームページには、加入している健康保険によって問い合わせ先が異なるという文面がありました。
高額療養費についてのお問い合わせ先は、どの医療保険制度に加入しているかで変わります。まずは、お持ちの被保険者証で、保険者の名前を御確認下さい。
・被保険者証に、「○○健康保険組合」、「全国健康保険協会」、「○○共済組合」と書かれている方→ 記載されている保険者までお問い合わせ下さい。
・被保険者証に、「○○国民健康保険組合」と書かれている方→ 記載されている国民健康保険組合までお問い合わせ下さい。
・被保険者証に、市区町村名が書かれている方→ 記載されている市区町村の国民健康保険の窓口までお問い合わせ下さい。
・被保険者証に、「○○後期高齢者医療広域連合」と書かれている方→ 記載されている後期高齢者医療広域連合までお問い合わせ下さい。
後期高齢者医療広域連合の連絡先は、
後期高齢者医療広域連合の連絡先(高額療養費関係)[PDF形式:89KB]
を参照して下さい。
障害年金とは?
年金というと、おじいさんやおばあさんのためのものというイメージがあるかもしれません。
障害年金とは、病気や怪我で生活や仕事が制限されるようになった場合に、一定額を毎月受け取ることができる年金です。
年金なので、今までの納付状況も重要になって来ます。
以下は日本年金機構からの引用です。
障害年金は、病気やケガによって生活や仕事などが制限されるようになった場合に、現役世代の方も含めて受け取ることができる年金です。
障害年金には「障害基礎年金」「障害厚生年金」があり、病気やケガで初めて医師の診療を受けたときに国民年金に加入していた場合は「障害基礎年金」、厚生年金に加入していた場合は「障害厚生年金」が請求できます。
なお、障害厚生年金に該当する状態よりも軽い障害が残ったときは、障害手当金(一時金)を受け取ることができる制度があります。
また、障害年金を受け取るには、年金の納付状況などの条件が設けられています。
障害の程度によって、もらえる年金の額は変わります。
障害等級が1級~3級というように決められており、複数の疾病を抱える場合もそれらに応じた額が支給されます。
また、障害年金の申請には、医師の診断書が重要となります。
脳脊髄液減少症に関しては、これまで「四肢の障害用」という書類しか該当しませんでしたが、「その他の障害用」が追加されたことによって心身の障害について正確に記載できるようになりました。
脳脊髄液減少症では、手足の動作の障害について、また起床から就寝までの間に横になる時間、さらに日常生活や労働に関してどのような制約が生じているか記載する必要があります。
これらの申請書類や診断書は、よっぽど理解ある医師でなければ丁寧に記入してもらえない可能性があります。
ほとんどの医師は多忙であり、障害年金に関して熟知しているケースはほとんどないかもしれません。
不備のある書類では、障害年金を受給できないといったことにもなりかねません。
そのため、障害年金の申請や手続きを代行サービスを利用するのもひとつです。
社会保険労務士(社労士)という国家資格があり、これを持っている方には安心して相談できるはずです。
残念ながら有料ですが、着手金0の成功報酬制という形をとっていることもあります。
書類をつくって申請するところまでは無料で、申請が通って障害年金を受給できたあとにいくらか支払うという形でしょうか。
こちらのサイトでは、脳脊髄液減少症で障害年金の申請サポートを行った実績も紹介されています。
こちらでは、脳脊髄液減少症による障害年金受給のためのポイントが解説されていました。全国対応で交通費や面談も無料なのは驚きです。
社労士さんへの相談料はもったいないという方は、こちらを読んで自分で申請出来そうか考えてみてはいかがでしょうか。
これは2014年と少し古いですが、社労士さんの書いたものなので、内容はしっかりしています。
福祉医療費助成・支給制度とは?
これは、決められた対象者が健康保険証を使って医療機関等を受診した場合、医療費の自己負担額を公費で負担するという制度です。
対象者に該当する場合、医療費の自己負担はゼロになるということもあります。
自己負担ゼロまでいかなくても、一部が軽減される場合もあります。
お住まいの地域によって、このサービスには大きな違いがあります。
もしかしたら、行政サービスが魅力的な地域に引っ越してしまうというというのも、選択のひとつかもしれません。
例えばですが、日本緑茶発祥の地、宇治田原町では、対象者が以下のように定められています。
身体障害者3級の方も医療費の自己負担がゼロになるというのは特徴的です。

例えば群馬県では、中学卒業までは入院も通院も無料になるようです。
さらに市町村によっては対象者の範囲がもっと広いとのこと。
片親や親のいない子も対象になっています。

群馬県 - 群馬県福祉医療費支給制度(医療費自己負担額の無料化制度)について
茨城県ではこのようになっています。
外来は小学6年生まで、入院は高校3年生までが対象です。
また、妊産婦も対象になっています。

ただし自己負担金も定められています。
大きな額ではありませんが、自己負担ゼロではないので気をつけましょう。

ちなみにブラッドパッチで有名な、あの先生がいらっしゃる静岡県ではこのように定められています。


以上、紹介させていただいた地域は、管理人の独断と偏見で選びました。
探せばもっと優れている支給制度や助成制度があるかもしれません。
これは地域によって本当にバラバラです。
定期的に受診している遠方の医療機関がある場合、いっそのこと引っ越して住んでしまうと、行政サービスによってはお得ということにもなりそうです。
なんとなく生まれた場所に愛着をもって住み続けるというのも悪くありません。
でも、自分にとって住みやすい地域を探し、自分の意思で選んで住む、というのも難しくない時代です。
引っ越しには一時的にお金もかかりますが、通院や滞在にかかる交通費を考えて、長い目でお得な方を選べるといいかもしれませんね。
生活保護とは?
生活保護、これは聞いたことがある方も多いと思います。
ちまたでは「ナマポ」と呼ばれることもあるようです。
「せいほ」という略称は生命保険を表すためでしょうか、「ナマポ」はなんだか蔑視するような呼び方にも聞こえますよね。
「仕事に就けず貧困で住む場所もなく頼る人もいない」
そんな、生存が危ぶまれるような状況にある人が最後に申請するものです。
なんとなく「社会人失格」のようなイメージを持ってしまいますよね。
もしかしたら不正受給に近いようなことをする悪い人もいるかもしれませんが、
正当な理由があって働けないのであれば、れっきとした国の救済措置です。
病気が悪化しそうになりながらなんとか働くよりは、安全を確保して健康を維持するほうが国にかかる負担が軽くなるかもしれない、という考え方もあります。
労働によって明らかに症状が悪化しているという場合には、無理に働くのは辞めるというのも致し方ないのではないでしょうか。
そうなったとき、頼れる家族や友人がいるのであれば救いがありますが、
どこにも行き場がないというのであれば、生活保護を受ける正当な権利があるはずです。
これは厚生労働省の定義です。
生活保護制度は、生活に困窮する方に対し、その困窮の程度に応じて必要な保護を行い、健康で文化的な最低限度の生活を保障するとともに、自立を助長することを目的としています。
あくまで必要最低限度の生活を保障するとのことですが、支給額によっては、一生懸命働いている人よりも余裕のある生活をできてしまうケースもあるようです。
このため周囲の目を気にしたり、軽蔑されるのが嫌だったりして、本当に困っていても申請できない人も多いのではないでしょうか。
しかし、たとえば脳脊髄液減少症のような辛い症状のまま無理に働くことは危険です。
適切な治療を受けずに無理をして悪化した場合、もう二度と自立できない状態になってしまうかもしれません。
自立するためならば、一時的に生活保護を受給するというのも正当な権利ではないでしょうか。
仕事のことはいったん考えるのをやめて、診察や検査、治療に専念するべきです。
正常な身体の機能を失う前に、きちんと病院に行きましょう。
その後のことは、しっかり完治してから考えましょう。
死ぬときよりもつらいような症状に耐えているあたなは、きっと強い人間です。
将来に絶望し、自ら命を絶つことだけは避けましょう。もったいないです。
どんなに症状がつらくても、嫌なことばかりではないはずです。
生きてさえいれば、そのうち考え方も変わって、きっと楽しむこともできるようになります。
いつか画期的な治療法が開発される可能性だってあります。
まずは生活保護を受給してでも、とりあえず生きましょう。

生活保護で生きちゃおう! ―崖っぷちのあなた! 死んだらダメです
- 作者: 雨宮処凛,和久井みちる,さいきまこ
- 出版社/メーカー: あけび書房
- 発売日: 2013/11/01
- メディア: 単行本
- この商品を含むブログを見る
とにかく死んではいけません。
生きてさえいれば、 きっとどうにかなります。
安心して前向きになりましょう。

この地獄を生きるのだ うつ病、生活保護。死ねなかった私が「再生」するまで。
- 作者: 小林エリコ
- 出版社/メーカー: イースト・プレス
- 発売日: 2017/12/07
- メディア: 単行本(ソフトカバー)
- この商品を含むブログを見る
どん底から復活するまでのお話です。
今は地獄に近いような状況の方も、それは一時のことに過ぎないかもしれません。
最終的に再生することが出来ればいいのです。
死ぬこと以外、失敗ではありません。
管理人からもお願いなので、とにかく生きましょう。
線維筋痛症とは?
全身がたえず強く痛むという症状は、当事者以外に想像できるものではないかもしれません。
それでもどんな病気なのか、周囲の人が知ろうとする姿勢が大切なのではないでしょうか。
管理人なりにではありますが、わかりやすくまとめてみました。
目次
線維筋痛症とは?
線維筋痛症(fibromyalgia; FM)は身体の広範な部位に原因不明の慢性疼痛と全身性のこわばりを主徴候とし、随伴症状として多彩な身体、神経・精神症状を伴い、いずれの徴候も慢性疼痛と同様に身体診察や一般的画像検査を含む臨床検査で症状を説明できる異常を見出せないことより、機能性身体症候群(FSS)に属する特異なリウマチ性疾患であり、中年女性に好発し、自殺を除いて生命予後には問題はないが、QOL, ADLは著しく悪い。
わが国の有病率は欧米のこれまでの報告と同様に人口の 1.7~2.1%と比較的頻度の高い疾患である。一方、FM の疼痛は侵害受容性の痛みでなく、病巣が特定されない神経障害性様の中枢性疼痛とされており、いわゆる疼痛の中枢性感作が成立し、中枢感作症候群(central sensitization syndrome; CSS)の一つである。これら病態は相互に併存しやすい特徴もある。
また、最近の病因・病態に関する研究の進歩を背景に、脳内ミクログリア活性化症候群の一つとして、脳内神経炎症(neuroinflammation)による病態であるとの報告もある。今後の研究の進歩により、FM の疾患概念は大きく変貌する可能性がある。
医学的には「慢性疼痛」という言葉ひとつであっても、本人にとっては、他人が言葉で言い表せないような、本当につらい病気なのでしょう。
QOL(人生・生活の質)やADL(日常生活動作)の著しい悪化によって、生きる希望を失うほどの影響を与えるということは、生命にも関わっていると思われます。
症状は?
全身や広範囲が痛み、またある部分だけが痛むことがあります。
その痛みは軽度のものから激痛まであり、耐え難い痛みであることが多いです。痛みの部位が移動したり、天候によって痛みの強さが変わったりすることもあります。痛みが強いと日常生活に支障をきたすことが多く、重症化すると、軽微の刺激(爪や髪への刺激、温度・湿度の変化、音など)で激痛がはしり、自力での生活は困難になりますが、重症化する前に早めに受診して対策することが必要です。
随伴症状として、こわばり感、倦怠感、疲労感、睡眠障害、抑うつ、自律神経失調、頭痛、過敏性腸炎、微熱、ドライアイ、記憶障害、集中力欠如、レストレスレッグス症候群などが伴う事もあり、症状は個人差があります。
健康な人にとっては軽い刺激であっても激痛が走るというのは想像を絶します。
また痛み以外にも色々な症状が出ると、日常生活に支障をきたしそうです。
病因は?
線維筋痛症の病因・病態は不明であるが、現在までさまざまな検討が行われ、それに基づくさまざまな仮説が提唱されている。以下に病因・病態の概略を示す。これはエビデンスは限定的であり、今後の研究の進歩で削除される項目も当然多数含まれる。
心理社会的要因と疾患、身体的・精神的ストレスと疾患、炎症・免役異常、遺伝的要因などが想定されるが、具体的に重要なものとして、さまざまな線維筋痛症の危険因子、血液検査異常、生理機能障害、末梢神経などの組織障害、中枢性過敏と中枢性過敏症候群、および脳内ミクログリア活性化(脳内神経炎症)などである。2011~2016 年に発表された 1,115 件の該当論文が得られ、これらの中から病因・病態について統計的解析を行っている論文を探索した。
その結果、統計的に有意となるような病因・病態の報告はなく、依然として不明であるという結果に至った。これらの論文で報告されている中から、線維筋痛症に関連のありそうな因子・リスクファクターとして、
1. 身体的ストレス、疾患:外傷、出産、HPV ワクチン、OA・SLE などの膠原病、心疾患、偏頭痛など
2. 精神的ストレス、疾患:鬱、双極性障害、不眠、不安など
3. その他:炎症、サイトカイン、ケモカイン、アルコール、肥満、栄養状態、低ビタミン血症などがあげられた。ゲノムワイドスクリーニングに関する研究に関して 5 年間で20 報の報告があるが、どれもまだ結論的ではなく幾つかの候補遺伝子の変異 (SNPs)および microRNA を含む発現量の差が示唆されているにとどまっている。
未だ、エビデンスのはっきりとした病因は不明ですが、様々な検証がされ、仮説は立てられているようです。
とにかくストレスは良くないようですね。

発症のきっかけは?
線維筋痛症の発症の契機としてリストアップされるものは以下の通りである。外傷、特に交通外傷による頚椎損傷が強い発症要因とする報告が多数ある。慢性ストレス、情緒的ストレス、外科的手術(特に脊椎、婦人科手術)、身体疾患、うつ病、不安障害の存在が発症要因とする報告もある。一方、感染症として HIV, HCV, HBV 感染、マイコプラズマ、パルボウィルス B19、HTLV-I 感染、あるいはライム病、HBV キャリアー、特にアルミアジュバントを含むワクチン接種が発症の危険因子とする報告が複数ある。
日本人を対象としたものとして、多施設の患者問診による調査がある。痛み出現のトリガーとして、環境の変化等、睡眠障害、妊娠・出産・更年期障害、仕事・就職・転職等の順であり、肉体的損傷が発症のトリガーとなったものには疾患の存在、手術、外傷の順で多いと報告している。一方、厚生労働省研究班の全国疫学調査から得られた症例の担当医調査からは、既往歴に手術歴が4割にあり、その内容で腹部手術、婦人科手術、脊椎を含む筋骨格系などであり、外傷歴は2割弱にあり、その半数が脊椎外傷であったと報告されている。
このように発症要因に関する報告はいずれも後ろ向き研究で、一部を除いて casecontrol study によらないものであり、エビデンスは低いものである。
ストレス以外にも感染症がきっかけになるというのは意外ですね。
もしかしたら、未確認の病原体が原因なのかもしれません。
ワクチン摂取が発症の危険因子というのにも驚きます。
一体どういう機序で起こるのでしょうか?
診断の方法は?
現段階では1990年に発表されたアメリカリウマチ学会の分類基準を参考にしています。
全身に18箇所の圧痛点があり、4kgの力で押し11箇所以上痛く、また広範囲の痛みが3ヶ月続いていることが条件。11箇所以上でなくても専門医の判断で線維筋痛症と診断されることもあります。他の病気があっても線維筋痛症の診断は妨げられません。
あわせて予備診断基準が発表されており、問診票として使用されている場合があります。さまざまな身体症状を評価できる質問となっています。
検査では特別な異常がないのが特徴ですが、近年機能性MRIでの研究によると、脳内の血流が関係していることなどが判明してきました。カルシウムイオンの流入などにも着目して、研究がすすめられています。また患者の全体的な身体状況を良くすることで改善することも多いことが分かってきています。低体温、低血圧、低血糖、甲状腺機能低下、生活環境にあるストレス(頑張りすぎる、責任感が強い、何もかも一人で背負っている状況)、運動量の低下なども考慮しなければなりません。
血液、レントゲン、CRPという炎症反応、筋電図、筋肉の酵素、CT、MRIを検査しても異常がなく、線維筋痛症と診断できる検査はありませんが、専門医なら診断可能です。「線維筋痛症診療ガイドライン2017」も発行されているので、関心のある医療機関では徐々に取り組まれてきています。
患者の多くは診断されるまで、何箇所もの医療機関を何年にもわたってまわり続けることになってしまうので、早めに相談することが大切です。
診断予備基準(2010 年基準)やWolfe らの改定基準(2011 年基準)という問診票での診断法もあるみたいです。
こちらの方が簡便なようですが、特異度(患者さんを正しく診断する確率)は米国リウマチ学会分類基準(1990 年基準)の方が高いとのことです。
圧痛点を4kgの力で押すというのは難しそうですが、正しく診断してくれる医師が増えてくれると嬉しいですね。

併存する疾患は?
併存疾患(comorbidity)として何が含まれるかについて共通の認識はないことから、一般集団に比して有意に高い有病率を示すものをリストアップした。
全身性エリテマトーデス、シェーグレン症候群、原発性リン脂質抗体症候群、関節リウマチ、乾癬性関節炎を含む脊椎関節炎、ベーチェット病、自己免疫性甲状腺疾患、糖尿病、変形性関節症などが併存疾患として重要である。また、偏頭痛などの各種頭痛症、過敏性腸症候群、間質性膀胱炎、顎関節症、うつ病などの気分障害、睡眠障害なども高い頻度で併存するが、これらは線維筋痛症の部分症状であり併存疾患とすべきは問題がある。
一方、筋痛性脳脊髄炎/慢性疲労症候群(ME/CFS)も非常に高い頻度で併発し、併存疾患と扱うべきかについても問題がある。すなわち、両疾患は中枢性感作症候群あるいは機能性身体症候群に含まれること、最近の脳画像解析から脳内ミクログリア活性化症候群(脳内神経炎症)としてまとめられつつあり、病型の違いの可能性もあるからである。
膠原病や自己免疫疾患、気分障害・睡眠障害を合併することがあるみたいです。
脳や神経の炎症である筋痛性脳脊髄炎/慢性疲労症候群(ME/CFS)とオーバーラップしているのかもしれません。
治療法は?
だれにでも効くという特効薬はまだありませんが、2012年6月22日にプレガバリン(リリカ)が「線維筋痛症に伴う疼痛」に対して保険適応の承認を取得しました。適切に使用すると症状を軽減する可能性がありますが、副作用として眠気、ふらつきが出る場合がありますので注意が必要です。日本では初の線維筋痛症の薬です。その後線維筋痛症での保険適応も増えています。どのような薬にも副作用はあるので、適切な診断に基づいて服用します。ふらつきなどがあった場合にはすぐに主治医に相談しましょう。
また、線維筋痛症は薬を飲めば治る、痛みを止めればいい、という考え方ではなく、生活環境や生活の仕方自体をよく再考して、身体機能全体を底上げすることが必要です。医師と薬の力を借りながら、治すのは自分なのです。適切な薬と医師のアドバイスを取り入れて、コツコツ取り組むことが必要です。セルフケア、セルフマネジメントという考え方です。安全性が高く費用があまりかからないで、日常的に自分で行えることを選んでやってみましょう。
食道、胃が痛い人や、睡眠がとれなかったり、口や目が乾いたり、手足や指先がしびれたり、沢山の不定愁訴がでることがあり、その場合、それぞれの症状に合わせて投薬されます。
医師を味方につけることが大切。メモにお話すべき内容を書いてもって行き、簡潔に症状をお話しましょう。
プレガバリン(リリカ)が保険適応になっていますが、薬を飲めば治るというわけでもないようです。
日常的に自分で出来ることを頑張っていくというのも重要ですね。
自分で出来るセルフケアは?
日本人を対象としたものはなく、すべてが海外での報告である。線維筋痛症の自覚症状を悪化あるいは軽快させる基礎療法として以下がリストアップされる。
1)喫煙が線維筋痛症発症のリスクをあげるとか、喫煙者は線維筋痛症のさまざまな症状が非喫煙者より強いとの報告があるが、禁煙により症状が軽快するとの報告はない。
2) 肥満は線維筋痛症発症リスクとなり、肥満線維筋痛症患者では症状が強く、減量により症状の改善がみられる。
3) アルコールについては、中等量までのアルコールは線維筋痛症の症状を改善させるとする報告が多い。
4) その他の生活習慣では徐呼吸は線維筋痛症の痛みや不快感を改善させるとか、禅、ヨガなども同様の効果の報告がある。温熱療法、最近は WAON 療法などが症状の緩和をもたらすとか、逆に局所の冷却療法も有効との報告もあるが、効果がないとする報告など必ずしも一致した結果はえられていない。さらに、森林浴についても効果ありとの報告があるが、有酸素運動の側面も含まれており当然である。音楽療法が有効とする報告もあるが、対照のない研究もある。
タバコがリスクを上げるけれど、禁煙に効果が無いというのは謎ですね。
適量のお酒は逆に症状を和らげるというのも不思議です。
肥満の場合は減量に効果があるようです。
深呼吸、ストレッチやウォーキング、音楽などは、酸素を取り入れてリラックスすることが有効ということなのでしょうか。
客観的なサイエンスからは遠ざかりそうですが、案外やってみると効果が現れるかもしれません。
行動とその結果を比較しながら、ストレスを解消するための、自分なりの行動療法を見つけられると良いのかもしれませんね。
ストレスって科学的には一体何なのか?と管理人は気になりましたけれど。
痛みがどんなに強くても、臓器の障害で亡くなるということはなさそうです。
悪いことばかり考えてしまいがちですが、少しでもポジティブに楽しいことを考えるようにできるといいかもしれませんね。
そのためにも、疾患への理解が多くの人に広まって欲しいです。
慢性疲労症候群とは?
「慢性的な疲労」は、多かれ少なかれ誰にでもあるのかもしれません。
しかし、いくら休んでも疲れがとれないとか、眠れないとか、寝たきりになってしまうほど症状の強いケースもあり、やはり病的なものもあるのでしょう。
一般的な「疲れ」とどのように違うのか、調べたことをまとめてみました。
慢性疲労症候群とは?
慢性疲労症候群(chronic fatigue syndrome: CFS)とは、これまで健康に生活していた人がある日突然原因不明の激しい全身倦怠感に襲われ、それ以降強度の疲労感と共に、微熱、頭痛、筋肉痛、脱力感や、思考力の障害、抑うつ等の精神神経症状などが長期にわたって続くため、健全な社会生活が送れなくなるという病気です。
(中略)
ここで重要なことは、CFSは決して詐病のような病態ではないことが判明していることです。CFS患者の病因・病態には脳機能異常が深くかかわっており、特に重症のCFS患者では中脳や視床における炎症が存在することがポジトロンCT(PET)などの特殊検査装置を用いた検査で分かってきました(2011年度報告書)。この脳における炎症は、通常の頭部CT検査やMRI検査ではみつけることができません。また、種々の免疫機能、自律神経機能、睡眠覚醒リズム、酸化ストレス、内分泌系評価、ウイルス学的検査などの成績においても多くの異常がみられており、CFSは決して自覚している疲れを強く訴えているような病態ではないことが確認されています。
(中略)
また、CFSの呼び名(病名)についても診断基準検討委員会において1年間かけて検討した結果、CFSというこれまでの病名は疲労という誰もが日常生活で経験している症状を病名として用いていることにより誤解や偏見を受ける可能性が高く、この問題点を早急に解消する必要性が指摘され、世界中の多くの医学会誌で用いられているME/CFS(筋痛性脳脊髄炎/慢性疲労症候群)を用いることと致しました。以下に診断基準検討委員会がとりまとめましたME/CFS臨床診断基準(案)、ME/CFSを難病等の認定に向けて評価する客観的指標(案)、研究用ME/CFS診断基準(案)を紹介していますので、ご参照ください。
(日本医療研究開発機構(AMED)障害者対策総合研究開発事業 神経・筋疾患分野「慢性疲労症候群に対する治療法の開発と治療ガイドラインの作成」研究班 ホームページ))
やはりただの疲労というわけではなく、脳に炎症が起こっていることが認められています。
「慢性の疲労」という誤解や偏見を避けるために、「筋痛性脳脊髄炎(ME)」を併記することになったようですが、これが世界標準のようですね。
診断基準は?
筋痛性脳脊髄炎/慢性疲労症候群(ME/CFS)臨床診断基準(案) (2016年3月改訂
Ⅰ.6ヵ月以上持続ないし再発を繰り返す以下の所見を認める
(医師が判断し、診断に用いた評価期間の50%以上で認めること)1. 強い倦怠感を伴う日常活動能力の低下*
2. 活動後の強い疲労・倦怠感**
3. 睡眠障害、熟睡感のない睡眠
4. 下記の(ア)または(イ)
(ア)認知機能の障害
(イ)起立性調節障害Ⅱ.別表1-1に記載されている最低限の検査を実施し、別表1-2に記載された疾病を鑑別する
(別表1-3に記載された疾病・病態は共存として認める)
*:病前の職業、学業、社会生活、個人的活動と比較して判断する。体質的(例:小さいころから虚弱であった)というものではなく、明らかに新らたに発生した状態である。過労によるものではなく、休息によっても改善しない. 別表2に記載された「PS(performance status)による疲労・倦怠の程度」を医師が判断し、PS 3以上の状態であること。
**:活動とは、身体活動のみならず精神的、知的、体位変換などの様々なストレスを含む。
研究班による研究段階であり、診断基準はまだまだ未確定のようですが、
明らかに新しく発生し、活動能力の低下や睡眠障害があって、休んでも改善しないというのがポイントのようですね。
検査は?
別表1-1. ME/CFS診断に必要な最低限の臨床検査
(1) 尿検査(試験紙法)
(2) 便潜血反応(ヒトヘモグロビン)
(3) 血液一般検査(WBC、Hb、Ht、RBC、血小板、末梢血液像)
(4) CRP、赤沈
(5) 血液生化学(TP、蛋白分画、TC、TG、AST、ALT、LD、γ-GT、BUN、Cr、尿酸、 血清電解質、血糖)
(6) 甲状腺検査(TSH)、リウマトイド因子、抗核抗体
(7) 心電図
(8) 胸部単純X線撮影
慢性疲労症候群をみつけるためというよりは、症状の似ている他の疾患を否定するための検査のようです。
鑑別するべき疾患は?
別表1-2. 鑑別すべき主な疾患・病態
(1) 臓器不全:(例;肺気腫、肝硬変、心不全、慢性腎不全など)
(2) 慢性感染症:(例;AIDS、B型肝炎、C型肝炎など)
(3) 膠原病・リウマチ性、および慢性炎症性疾患:
(例;SLE、RA、Sjögren症候群、炎症性腸疾患、慢性膵炎など)
(4) 神経系疾患:
(例;多発性硬化症、神経筋疾患、てんかん、あるいは疲労感を惹き起こすような薬剤を持続的に服用する疾患、後遺症をもつ 頭部外傷など)
(5) 系統的治療を必要とする疾患:(例;臓器・骨髄移植、がん化学療法、 脳・胸部・腹部・骨盤への放射線治療など)
(6) 内分泌・代謝疾患:(例;糖尿病、甲状腺疾患、下垂体機能低下症、副腎不全、など)
(7) 原発性睡眠障害:(例;睡眠時無呼吸症候群、ナルコレプシーなど)
(8) 精神疾患:(例;双極性障害、統合失調症、精神病性うつ病、薬物乱用・依存症など)
多岐にわたった色んな疾患があるんですね。
どんな病気でも疲労感はありそうなので、診断は本当に難しそうです。
合併しやすい疾患は?
別表1-3. 共存を認める疾患・病態
(1) 機能性身体症候群(Functional Somatic Syndrome: FSS)に含まれる病態線維筋痛症、過敏性腸症候群、顎関節症、化学物質過敏症、間質性膀胱炎、機能性胃腸症、月経前症候群、片頭痛など
(2) 身体表現性障害 (DSP-IV)、身体症状症および関連症群(DSM-5)、気分障害(双極性障害、精神病性うつ病を除く)
(3)その他の疾患・病態
起立性調節障害 (OD):POTS(体位性頻脈症候;postural tachycardia syndrome)を含む若年者の不登校
脳脊髄液減少症も挙げられていますね。

疲労のレベルは?
別表2. PS(performance status)による疲労・倦怠の程度(PSは医師が判断する)
0:倦怠感がなく平常の社会生活ができ、制限を受けることなく行動できる
1:通常の社会生活ができ、労働も可能であるが、疲労を感ずるときがしばしばある
2:通常の社会生活ができ、労働も可能であるが、全身倦怠感のため、しばしば休息が必要である
3:全身倦怠感のため、月に数日は社会生活や労働ができず、自宅にて休息が必要である*1
4:全身倦怠感のため、週に数日は社会生活や労働ができず、自宅にて休息が必要である*2
5:通常の社会生活や労働は困難である。軽労働は可能であるが、週のうち数日は自宅にて休息が必要である*3
6:調子の良い日には軽労働は可能であるが、週のうち50%以上は自宅にて休息している
7:身の回りのことはでき、介助も不要であるが、通常の社会生活や軽労働は不可能である*4
8:身の回りのある程度のことはできるが、しばしば介助がいり、日中の50%以上は就床している*5
9:身の回りのこともできず、常に介助がいり、終日就床を必要としている
疲労・倦怠感の具体例(PSの説明)
*1 社会生活や労働ができない「月に数日」には、土日や祭日などの休日は含まない。また、労働時間の短縮など明らかな勤務制限が必要な状態を含む。
*2 健康であれば週5日の勤務を希望しているのに対して、それ以下の日数しかフルタイムの勤務ができない状態。半日勤務などの場合は、週5日の勤務でも該当する。
*3 フルタイムの勤務は全くできない状態。
ここに書かれている「軽労働」とは、数時間程度の事務作業などの身体的負担の軽い労働を意味しており、身の回りの作業ではない。
*4 1日中、ほとんど自宅にて生活をしている状態。収益につながるような短時間のアルバイトなどは全くできない。ここでの介助とは、入浴、食事摂取、調理、排泄、移動、衣服の着脱などの基本的な生活に対するものをいう。
*5 外出は困難で、自宅にて生活をしている状態。日中の50%以上は就床していることが重要。
診断基準ではPS3以上を「強い倦怠感を伴う日常活動能力の低下」としているので、月に数日は社会生活や労働ができず自宅で休まなければならない状態から病的ということになるみたいです。
ちなみに管理人は、調子の波はあるものの週の50%以上を自宅で休養しているのでPS6に当てはまります。
治療法は?
日本には公的な筋痛性脳脊髄炎/慢性疲労症候群(myalgic ncephalomyelitis/chronicfatigue syndrome; ME/CFS)の治療ガイドラインが未だ無いため、医療現場では担当医が各々手探りの状態で治療を行っている現状にあり、本疾患の治療成績向上のためには治療指針・ガイドラインの策定が喫緊の課題として認識されている。
薬物療法 (本邦では本疾患に対して何れの薬剤も保険適応はない)
抗うつ薬: 考慮してもよい(さらに科学的根拠の検討・集積が必要)
漢方薬: 考慮してもよい(さらに科学的根拠の検討・集積が必要)
コルチコステロイド: 有効性について結論に至っていない
Immunoglobrin、Staphylococcus toxoid、アシクロビル、インターフェロン等:推奨する科学的根拠が乏しい
運動療法・リハビリテーション・温熱療法
*段階的運動療法: 適切な指導者のもとで行うことが勧められる
和温療法: 考慮してもよい(さらに科学的根拠の検討・集積が必要)
ヨガ療法: 考慮してもよい(さらに科学的根拠の検討・集積が必要)*認知行動療法 考慮してもよい(さらに科学的根拠の検討・集積が必要)
栄養補助食品類(ビタミン、ミネラル、補酵素等)
考慮してもよい(さらに科学的根拠の検討・集積が必要)
または、有効性について結論に至っていない
補完代替療法 有効性について結論に至っていない*段階的運動療法、認知行動療法については、ME/CFS 治療の有効性を再評価をする動きがあり、米国アメリカ疾病管理予防センター(Centers for Disease Controland Prevention:CDC)の ME/CFS のホームページから GET の項が削除されている。
本ガイドラインで紹介した最新医療・治療薬の研究開発の動向 抜粋
ME/CFS 治療薬としての有効性について、B 細胞性非ホジキンリンパ腫、多発血管炎性肉芽種症や難治性ネフローゼ症候群の治療薬として本邦でも適応のある antiCD20抗体医薬リツキシマブや Toll like receptor 3 アゴニストである不適合 2 本鎖ポリマーRNA 製剤(米国商品名 Ampligen®)等の臨床試験が欧米の医療機関・研究機関において臨床試験が、ME/CFS 治療薬としての有効性が期待されている。
今後、治療ガイドラインにおける推奨薬剤としてエビデンスレベルを追跡調査する必要がある。
有効性と科学的根拠について言及したガイドラインは策定されたものの、治癒が確実な治療法は見つかっていないようです。
患者自身またはご家族がSNS等で意見交換し、試行錯誤しながら対処しているというのが現状でしょう。
医療関係者向けなので難しいですが、NPO法人「筋痛性脳脊髄炎の会」主催の国際学術シンポジウムがyoutubeにあったので載せておきます。
はやく根治的な治療法が開発されることを心より願っています。
*1:日本医療研究開発機構(AMED)障害者対策総合研究開発事業 神経・筋疾患分野「慢性疲労症候群に対する治療法の開発と治療ガイドラインの作成」研究班 ホームページ
*2:日本医療研究開発機構(AMED)障害者対策総合研究開発事業 神経・筋疾患分野「慢性疲労症候群に対する治療法の開発と治療ガイドラインの作成」研究班 ホームページ
*3:日本医療研究開発機構(AMED)障害者対策総合研究開発事業 神経・筋疾患分野「慢性疲労症候群に対する治療法の開発と治療ガイドラインの作成」研究班 ホームページ
*4:日本医療研究開発機構(AMED)障害者対策総合研究開発事業 神経・筋疾患分野「慢性疲労症候群に対する治療法の開発と治療ガイドラインの作成」研究班 ホームページ
*5:日本医療研究開発機構(AMED)障害者対策総合研究開発事業 神経・筋疾患分野「慢性疲労症候群に対する治療法の開発と治療ガイドラインの作成」研究班 ホームページ
*6:http://www.fuksi-kagk-u.ac.jp/guide/efforts/research/kuratsune/pdf/MECFS_guideline.pdf
脳脊髄液減少症とは?
毎朝、頭痛で目覚める。
— 脳脊髄液減少症あるあるbot (@nouseki_aruaru) 2018年9月8日
よくみんなあんなに起き上がってられるなと不思議に感じる。
— 脳脊髄液減少症あるあるbot (@nouseki_aruaru) 2018年2月18日
すぐに緊急でどうなるとかいうことは無いけれど、無理をしすぎるといずれ精神が先に崩壊するだろう。
— 脳脊髄液減少症あるあるbot (@nouseki_aruaru) 2018年2月18日
つらい状態で長く生きていかなければならないのは拷問みたい。
— 脳脊髄液減少症あるあるbot (@nouseki_aruaru) 2018年2月24日
気づいたらPCがシャットダウンするが如く意識が飛んでいたことがある。
— 脳脊髄液減少症あるあるbot (@nouseki_aruaru) 2018年9月3日
脳脊髄液減少症とは?
CSF JAPAN によると、
「脳脊髄液減少症とは、脳脊髄液が“減少状態”になるために、頭痛をはじめとする種々の症状が出現する疾患である。
とされています。
脳と脊髄をとりまく液体が減って、あらゆる症状が出るという病気です。
脳脊髄液とは?
たぶん 聞きなれないですよね。
人間のコンピューターである、脳みそと脊髄を守っている液体のことです。
脳脊髄液(のうせきずいえき、cerebrospinal fluid、CSF)とは、脳室系とクモ膜下腔を満たす、リンパ液のように無色透明な液体である。弱アルカリ性であり、細胞成分はほとんど含まれない。略して髄液とも呼ばれる。脳室系の脈絡叢から産生される廃液であって、脳の水分含有量を緩衝したり、形を保つ役に立っている。一般には脳漿(のうしょう)として知られる。
人間のコンピュータは、水にぷかーんと浮かんでいるんです。
その水を包んでいる膜に穴があくと、外に漏れてしまうのは想像つきますよね。
スーパーコンピュータにとっても、冷却水は重要なようです。
電力消費を4割も削減ってすごいですね。
どんな症状?
- 急性期の主症状としては、起立性頭痛が最多で重要あるが、頚部痛、悪心、めまい、耳鳴、などを 伴うことも少なくない。病状の慢性化に伴い、全身倦怠感をはじめとして種々の症状の訴えが多くなる傾向が ある。なお、急性の強い起立性頭痛(数分間でさえ座ることが出来ないほどの)は低髄液圧症の可能性が 高く、速やかに臥床安静療法を開始すべきである。
- 慢性期症状として
(1)頭痛(起立性が主)、頚~腰痛、四肢痛などの疼痛症状
(2)全身倦怠感、易疲労性
(3)めまい、耳鳴、視機能障害(視力低下、まぶしいなど)などの脳神経症状
その他に顔面痛や違和感、咽頭違和感、顎関節症状、など
(4)動悸、息切れ、消化器症状(悪心、食思不振、下痢など)、体温調節異常などの自律神経症状
(5)注意力低下、記憶力低下、うつなどの高次脳機能症状
(6)その他:不眠、易感染性、内分泌症状など- 上記の症状の中では、(1)(2)は程度の差はあっても通常、訴えとしてあり、どちらかがない場合は 例外的である。また(1)(2)のいずれもない場合は否定的と考える。したがって(1)(2)に加えて(3)~(6)のいくつかの 症状を、連日性かつ長期間にわたって訴える病状が多い。ただし、外傷例や他病態を合併している場合には、 このような症状が「脳脊髄液減少症」によらない場合もある。
病状の特徴としては、1)起立・座位で悪化やすい、2)天候・気圧の変化の影響を受けやす い、3)水分摂取が症状緩和に有効、などがあるが、全ての症例に該当するわけではない。
要するに、頭が痛くて、吐き気がして、めまいがして、耳鳴りがして、疲れやすくて、自律神経障害や精神状態の悪化など、他にもいろいろと困るみたいな病気です。
・起き上がっていられない
・天気が悪いと最悪
・水分摂取が有効
など、病状に変わった面があります。
病態は?
- 髄液減少の病因としては、1)髄液漏出によるもの、2)髄液漏出によらないもの(髄液産生減少、髄液吸収亢進、硬膜嚢拡大など)が考えられているが、現時点では1)が主であると考えらている。
- 髄液減少の病態としては、座位・立位をとることで症状が増悪(いわゆる起立性増悪)する場合が 多い。これは体を起こすことで髄液漏出量が増加したり、髄液が頭蓋内から脊柱管内へ移動することで頭蓋内髄液減少を引き起こすことによると考えられる。
- 脳・脊髄は、脳神経・脊髄神経や血管などにつながれながら髄液の中で浮かんだ様に存在している。髄液が減少すると、この“浮力作用”が減少し、脳・脊髄やそれに連なる脳神経・血管・脊髄神経も下方に偏位したり、牽引されたりすると考えられる。これにより頭痛をはじめとする種々の症状が発現すると考えられる。
- 病状の慢性化により2次的・3次的な症状を誘発し、倦怠感、自律神経症状、高次脳機能症状、その他が発現されるのではと考えられる。
このように慢性化した病状は、髄液漏出を治療しても短期間のうちに 改善されないものも多く、中には不可逆的な病状もあるかもしれない。
頭が上にあると重力によって、脳や脊髄が下に引っ張られるみたいです。
その結果、脳の神経や血管がダメージを受けるということでしょう。
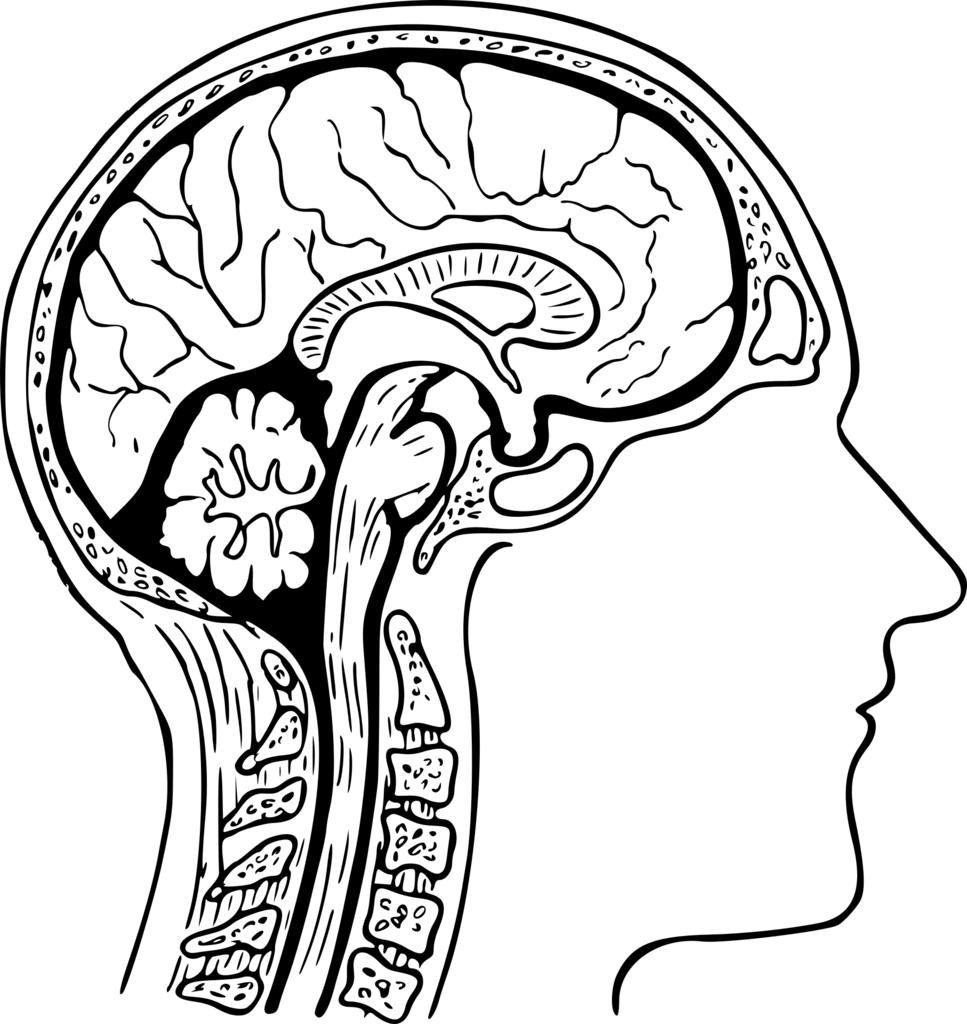
原因は?
- 特発性:外傷などの明らかな原因がない場合
- 外傷性:交通事故、スポーツ、日常生活上の転倒・打撲、暴力など
- 医原性:脊椎手術、腰椎穿刺、整体治療など
- その他:出産など
とにかく脳脊髄液が漏れるようなきっかけが関わっていそうです。
ウワサでは、くしゃみが原因となることもあるようで・・・
治療法は?
ブラッドパッチ(硬膜外自家血注入療法)が行われています。
2016年4月に保険適用になりました。
ブラッドパッチとは、血液が固まることを利用して、硬膜から髄液が漏出している部位を塞いでいく方法です。血液(ブラッド)で穴を防ぐ(パッチをする)ため、ブラッドパッチと呼ばれます。
まずは、髄液が漏出している付近に針を挿入します(硬膜外穿刺と言います)。その針から硬膜外腔に血液を注入していきます。すると、そこから硬膜外腔に広く血液が広がっていきます。こうすることで徐々に血液が固まり、硬膜の穴を塞いでいきます。
カサブタをして、脳脊髄液の漏れている穴にふたをするというイメージでしょうか。
ただし、副作用や合併症も起こる可能性があるので注意が必要です。
主治医の先生の説明をきちんと聞きましょう。
こちらは家族支援協会のサイトです。
「脳脊髄液減少症は一部の医師の考えに過ぎない」「保険金目当て金の患者の騒ぎにすぎない」この疾患が報告された直後は厳しい医学会の意見が圧倒的でした。しかし現実に治癒や改善して行く人が1万人を超えるようになっていく、保険金に関与しない患者も増え、また小児や若年者例が増え、ブラッドパッチ治療などを通し、改善、治癒し不登校から学校に復帰する例が多くなっています。
医療関係者でも知らなかったり、なまけ病と呼ばれたり、社会的な誤解を受けやすいこの病気。 交通事故の保険金でトラブルになることも。
偏見はなくなって欲しいです。
【関連書籍(Amazon)】

「なまけ病」と言われて~脳脊髄液減少症~ (書籍扱いコミックス)
- 作者: 三谷美佐子
- 出版社/メーカー: 秋田書店
- 発売日: 2013/04/16
- メディア: コミック
- クリック: 8回
- この商品を含むブログ (4件) を見る

脳脊髄液減少症を知っていますか―Dr.篠永の診断・治療・アドバイス
- 作者: 篠永正道
- 出版社/メーカー: 西村書店
- 発売日: 2013/02/01
- メディア: 単行本
- 購入: 3人 クリック: 55回
- この商品を含むブログ (7件) を見る
【関連書籍(楽天)】
![]()
 |
価格:648円 |
![]()
|
|
脳脊髄液減少症を知っていますか Dr.篠永の診断・治療・アドバイス [ 篠永正道 ] 価格:1,404円 |